La Coloproctología es el área de la cirugía que se encarga del tratamiento de las enfermedades que afectan al colon (intestino grueso), recto y ano. Básicamente se puede dividir en dos grandes apartados: todas las afecciones que interesan al colon y recto (cáncer colorrectal, enfermedad de Crohn, colitis ulcerosa, enfermedad diverticular, rectocele, estreñimiento, incontinencia, estomas…), y las que afectan al ano y región perianal o que rodea al ano (hemorroides, colgajos o mariscos cutáneos, fístulas perianales y rectovaginales, sinus pilonidal o fístulas sacrocoxígeas, condilomas, fisuras, abscesos perianales,…).
En nuestra unidad tratamos cualquier tipo de patología con los mejores medios técnicos y distintos abordajes quirúrgicos, realizando cualquier operación sobre el colon e intestino delgado mediante laparoscopia que disminuye el número de complicaciones, mejora el confort postoperatorio y reduce la estancia hospitalaria.
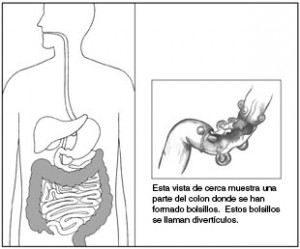
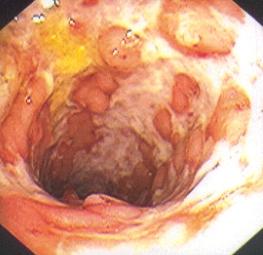
Los divertículos del colon son bolsas de la mucosa que se han herniado a través de las capas musculares en puntos débiles de la pared colónica.
¿Cuándo hay que operar los divertículos colónicos?
Los divertículos de colon deben operarse cuando existen complicaciones. Las más frecuentes son inflamación aguda (diverticulitis), hemorragia, perforación o episodios repetidos de diverticulitis.
En la cirugía de urgencias de enfermedad diverticular, en la mayoría de los casos la intervención conlleva una resección del segmento de colon afectado y la confección de un colostomía temporal, que normalmente puede retirarse en otra nueva cirugía programada; mientras que la cirugía programada de la enfermedad diverticular consiste en la resección del colon donde hay mas divertículos y una anastomosis (unión entre los extremos).
Esta última cirugía programada puede realizarse mediante laparoscopia.
El cáncer colorrectal se produce cuando las células normales del colon o recto cambian y comienzan a crecer sin control, formando un tumor. Un tumor puede ser benigno o maligno o canceroso. En la mayoría de los casos el cáncer comienza como un pólipo (que es un crecimiento de la pared del colon o recto) que se maligniza con el tiempo. Es posible prevenir la formación de cáncer colorrectal mediante colonoscopias cada cierto tiempo y extirpación de los pólipos. Existen enfermedades predisponentes a cáncer colorrectal como la poliposis colónica familiar con incontables pólipos en todo el colon.
La mayoría de los tumores colorrectales son los llamados adenocarcinomas, según las células de la pared intestinas que degeneran. Otros tumores menos frecuentes son tumores carcinoides, gastrointestinales estromales (GIST), linfomas, epidermoides.

¿Cuál es la clínica del cáncer colorrectal?
El síntoma principal del cáncer colorrectal es el sangrado a través del ano (rectorragia), que puede ocurrir con sangre mezclada con las heces o bien sangre roja en los tumores más cercanos a ano. En ocasiones debuta sin sangrado. Otras veces aparece obstrucción intestinal por crecimiento del tumor dentro de la luz del colon que acaba cerrando por completo al mismo, ocurriendo estreñimiento, distensión abdominal y nauseas/vómitos. Perdida de peso. Falta de apetito. Cansancio.
¿Cómo se diagnostica el cáncer colorrectal?
La prueba diagnostica principal para el diagnostico del cáncer colorrectal es la colonoscopia que permite visualizar la localización del tumor y la toma de biopsias para un diagnostico anatomopatológico definitivo. En caso de no poder realizar una colonoscopia completa se puede realizar una prueba radiológica como enema opaco con contraste o bien una colonoscopia virtual.
Además de la colonoscopia es preciso realizar un estudio de extensión para conocer si el cáncer esta únicamente limitado al colon o recto, o por si el contrario existen metástasis locorregionales o a distancia en otros órganos. Estas pruebas comprenden una Tomografía Axial Computerizada (TAC) toracoabdominal, analítica completa con marcadores tumorales específicos, y en el caso del cáncer de recto y canal anal hay realizar una Resonancia Magnética Nuclear (RMN) de pelvis.
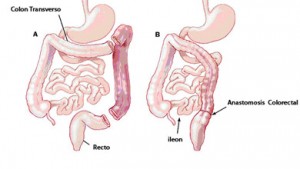
Dependiendo de la localización del cáncer colorrectal se debe realizar una operación distinta y según el grado de extensión debe completarse el tratamiento con quimioterapia, radioterapia o ambas.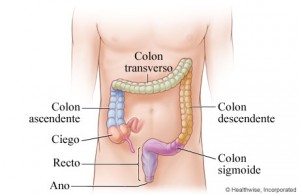 Clásicamente el cáncer colorrectal se puede dividir en 5 zonas dependiendo de su localización: colon ascendente, colon transverso, colon descendente, colon sigmoide y recto. En general todo cáncer colorrectal que no se encuentre muy próximo a ano conlleva la extirpación de un segmento de colon más o menos amplio con una anastomosis. Sin embargo, los tumores rectales bajos implican una extirpación del aparato esfinteriano anal y una colostomía definitiva.
Clásicamente el cáncer colorrectal se puede dividir en 5 zonas dependiendo de su localización: colon ascendente, colon transverso, colon descendente, colon sigmoide y recto. En general todo cáncer colorrectal que no se encuentre muy próximo a ano conlleva la extirpación de un segmento de colon más o menos amplio con una anastomosis. Sin embargo, los tumores rectales bajos implican una extirpación del aparato esfinteriano anal y una colostomía definitiva.
La enfermedad inflamatoria intestinal (EII) comprende dos tipos de enfermedades crónicas que afectan al intestino: la colitis ulcerosa (CU) y la enfermedad de Crohn (EC). Ambas cursan con brotes de actividad durante los cuales aparecen los síntomas característicos (diarrea crónica, retortijones, dolor de abdomen, fiebre y pérdida de peso) y periodos sin síntomas en los que los pacientes pueden hacer una vida normal.
En la CU se produce una inflamación en forma de úlceras más o menos profundas en función de la gravedad de la enfermedad pero sin sobrepasar las paredes del tubo digestivo, localizadas en la mucosa del intestino grueso (colon) y con mucha frecuencia también en el recto.
La EC aunque también afecta muy a menudo al intestino grueso también es frecuente que afecte el tramo final del intestino delgado (ileon) y además, puede producir inflamación de cualquier zona del tubo digestivo desde la boca hasta el ano. La inflamación empieza con unas llagas que con el tiempo pueden ulcerarse y evolucionar a estrecheces de la pared del tubo digestivo o a fístulas, que a veces pueden atravesar todas sus capas y alcanzar otras estructuras cercanas.
¿Cuándo hay que operar la EII?
El principal del tratamiento consiste en controlar los brotes de la enfermedad mediante tratamiento farmacológico.
Pacientes con CU: en general se suelen prescribir los aminosalicilatos (del grupo 5-ASA y derivados del ácido salicílico) como la sulfasalazina o la mesalazina. Algunos pacientes con enfermedad más grave pueden requerir otros fármacos con efecto inmunosupresor como la azatioprina, 6-mercaptopurina o el metotrexato y en algunos casos un grupo de fármacos más novedosos como son los anti-TNF (infliximab o adalimubab).
Pacientes con EC: no están indicados los aminosalicilatos para el alivio de los síntomas en los brotes de la actividad y en general tienen menos indicaciones que en la CU. Habitualmente se prescriben corticoides orales y en algunos casos también son necesarios fármacos inmuno supresores y los anti-TNF.
El tratamiento quirúrgico se deja para casos en que la enfermedad no logra controlarse con fármacos. Esta es más necesaria en pacientes con EC; cerca del 80% de estos pacientes precisarán tratamiento quirúrgico tras 20 años de enfermedad con resecciones intestinales, con el posible inconveniente de que la enfermedad puede reaparecer. Sin embargo, en los pacientes con CU la cirugía del colon (colectomía) puede ser curativa en el intestino aunque pueden persistir los síntomas localizados fuera del aparato digestivo.
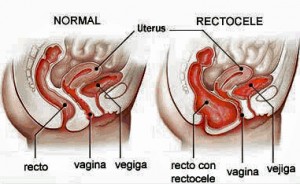
Es una herniación de la pared anterior del recto hacia la porción posterior de la vagina, apareciendo una masa que puede protruir a través de la misma. Muchas veces asocia prolapso de otras estructuras del suelo de la pelvis (cuello del útero, útero, vejiga).
Los síntomas principales son estreñimiento, evacuación incompleta, incontinencia anal, sensación de peso, dolor con las relaciones sexuales (dispareunia), lesiones vaginales, prolapso genital…
Según la exteriorización se pueden dividir en varios grados:
- Grado I: El borde más distal del prolapso (Bp) está por encima del himen.
- Grado II: El borde más distal del prolapso desciende hasta el himen o menos de 1cm debajo de este.
- Grado III: El punto Bp protuye más de 1cm debajo del himen.
- Grado IV: eversión vaginal completa.
¿Cómo se opera el rectocele?
RECTOCELE ASOCIADO A PROLAPSO VAGINAL
Pacientes histerectomizadas:
Se produce por descenso de la cúpula vaginal que “arrastra” al recto.
Lo importante es fijar la cúpula vagina:
- Vía vaginal que se reserva para mujeres añosas, asociando la cirugía que se precise para el compartimiento anterior.
- Vía abdominal, mediante colposacropexia laparoscópica o por vía abierta, fijando el recto y la vagina implantando una malla que se fija al promontorio sacro.
Pacientes con útero:
- Las pacientes con útero e histerocele mayor de grado III, rectocele y cistocele se realiza histerectomía y colporrafias anterior y posterior.
- En grados menores o para conservar el útero se realiza una colpopexia al sacro, sujetando los parametrios con una malla fijada al fondo del tabique rectovaginal.
RECTOCELE AISLADO
COLPORRAFIA POSTERIOR: Plicatura longitudinal de la fascia rectovaginal y sección de la mucosa vaginal sobrante.
Si produce defecación obstructiva por invaginación rectal se puede realiza mediante vía endoanal la resección del rectocele mediante la técnica de grapadoras circulares (STARR-PPH®).